In Italia l’infezione da HIV è in costante diminuzione Dall’inizio dell’epidemia nel 1982 a oggi, nel nostro Paese sono stati registrati 72.034 casi di Sindrome da immunodeficienza acquisita, AIDS (Acquired Immune Deficiency Syndrome) conclamata, di cui 46.874 deceduti entro il 2019. Da allora sono stati fatti notevoli progressi per il trattamento di questa malattia, la cui incidenza è in costante diminuzione: nel 2021 sono stati diagnosticati 382 nuovi casi di AIDS, pari a un’incidenza di 0,6 nuovi casi per 100mila residenti. Il numero di decessi in persone con AIDS rimane stabile, ed è pari a poco più di 500 casi per anno.
Le nuove diagnosi da infezione da HIV presenta un trend in calo, anche se nel 2021 è stato registrato un aumento rispetto al 2020. Secondo il Report di novembre 2022 dell’istituto superiore di sanità sono stati 1770 i nuovi casi, pari a un’incidenza di 3 nuove diagnosi ogni 100mila residenti. Un dato che si colloca al di sotto della media stimata nei Paesi dell’Unione europea (4,3 casi per 100mila residenti nel 2021).
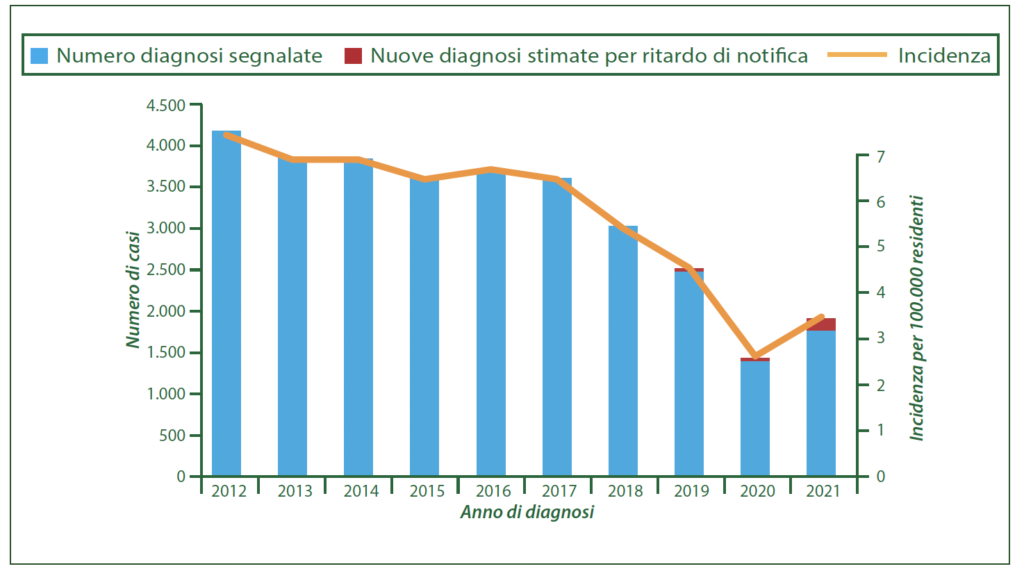
È importante ricordare che i dati relativi al biennio 2020-2021 possono avere risentito della pandemia da Covid-19, specialmente nel primo anno, e potrebbero essere sottostimati. Inoltre, secondo Sandro Mattioli, presidente dell’associazione Plus, persone LGBT+ Sieropositive, “A noi mancano alcuni strumenti di base. Per esempio, in Italia non abbiamo idea di quanti test eroghiamo per HIV e questo è un bias importante se consideriamo ora i nuovi dati”.

Le Regioni con maggiore incidenza
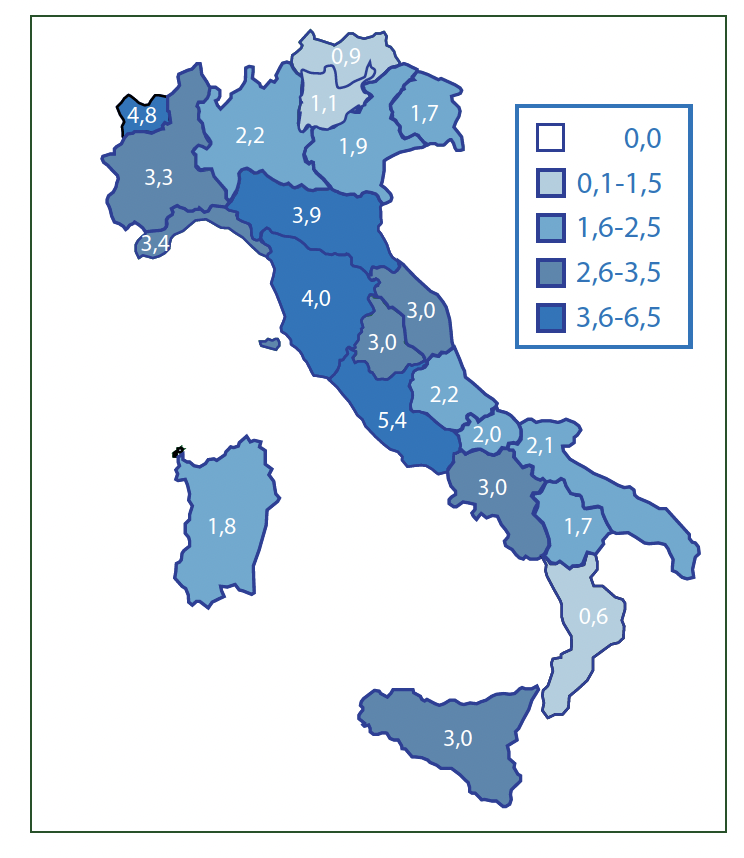
Fra le Regioni del Paese, le maggiori incidenze sono state registrate in Lazio, Valle d’Aosta, Toscana, Emilia-Romagna. La maggioranza delle diagnosi da infezione da HIV sono state riportate tra le persone di 30-39 anni (7,3 nuovi casi ogni 100mila residenti di quell’età) e 25-29 (6,6 nuovi casi ogni 100mila); in queste fasce di età l’incidenza nei maschi è 3-4 volte superiore a quella delle femmine.
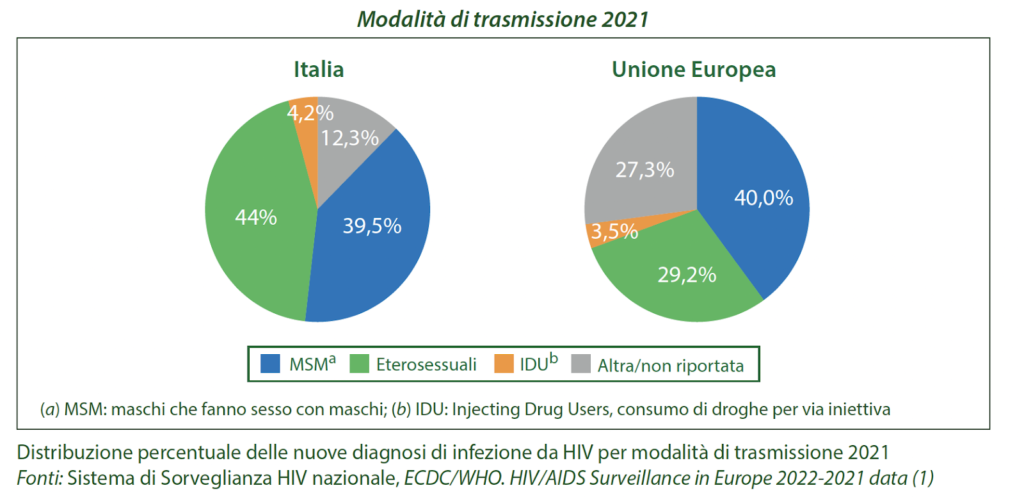
Vie di trasmissione: la via sessuale è la più diffusa, calano ematica e materno fetale
Le vie per la trasmissione del virus HIV sono tre: ematica (per contatto con sangue infetto tramite trasfusioni o siringhe), materno-fetale e sessuale, ad oggi è la più diffusa. Nel 2021, l’83,5% delle nuove diagnosi di infezione da HIV era attribuibile a rapporti sessuali, nel dettaglio il 44% è costituito da persone eterosessuali (27,2% uomini e 16,8% donne) e il 39,5% da maschi che fanno sesso con maschi (MSM). Il 4,2% delle infezioni era attribuibile a trasmissione ematica, principalmente tra chi fa uso di sostanza per via iniettiva.
Negli anni Ottanta, quando le modalità di diffusione del virus erano meno conosciute, il contagio per via ematica, come nel caso delle trasfusioni, era più diffuso. A partire dal 1990 questo tipo di trasmissione è stata praticamente eliminata grazie a un controllo scrupoloso delle unità di sangue, dei donatori e al trattamento con calore di tutti gli emoderivati.
Anche il rischio della trasmissione da madre a figlio, detta trasmissione verticale, è diminuita negli ultimi anni, grazie ai farmaci antiretrovirali: una donna sieropositiva rischia di trasmettere l’infezione al feto circa nel 20% dei casi, durante la gravidanza, il parto o con l’allattamento. Attualmente tale rischio è ridotto al di sotto del 2% grazie alla somministrazione di farmaci antiretrovirali alla madre durante la gravidanza e al neonato nelle prime sei settimane di vita. Per diminuire questo rischio è importante che la madre sia a conoscenza della propria sieropositività, in modo da poter somministrare i farmaci per tempo.
Gli screening per HIV in gravidanza sono uno strumento fondamentale a questo scopo, e non solo: negli ultimi dieci anni, il 12% delle donne ha scoperto di essere HIV positive a seguito di screening per gravidanza o altri controlli legati alla riproduzione.
La proporzione di donne con nuova diagnosi di HIV in gravidanza è nettamente superiore tra le donne straniere (71%), la cui area di origine è principalmente l’Africa (74,1%), l’Europa centrale e orientale (17,9%), l’America Latina (5,6%), e l’Asia (2,4%).
Il test HIV offerto in gravidanza costituisce quindi uno strumento rilevante per far emergere nuove diagnosi, prima ignote, tra le donne.
In Italia la prevenzione è ostacolata da fattori culturali, strutturali e politici
La profilassi pre-esposizione (PrEP) è consigliata alle persone che sono HIV-negative e hanno comportamenti ad alto rischio di infezione da HIV.
I farmaci anti-HIV contenuti nella PrEP impediscono che il virus si riproduca nel corpo, evitando così di contrarre l’infezione. Se usata in modo corretto, la PrEP può praticamente eliminare il rischio di contrarre l’infezione da HIV ma attualmente, la PrEP non è disponibile in tutto il Mondo e anche nei Paesi in cui ha ottenuto l’approvazione regolamentare potrebbe non essere facile da reperire.
In Italia la PrEP è disponibile con prescrizione medica e acquistabile in farmacia. Secondo la Lega Italiana per la lotta contro l’AIDS (Lila) l’assenza di un programma nazionale supportato dal Sistema sanitario nazionale rende spesso difficoltoso il reperimento delle informazioni necessarie da parte delle persone interessate alla PrEP e l’accesso gratuito agli esami previsti per accedere alla profilassi. Per Mattioli, in Italia si predilige piuttosto il trattamento farmacologico che mostra risultati in tempi rapidi piuttosto che la prevenzione, i cui benefici sarebbero superiori, ma con tempi più lunghi.
Mancano interventi strutturali di prevenzione in tutto il Paese per promuovere l’utilizzo di condom e femidom, interventi sui costi dei farmaci e sulla diffusione della PrEP (profilassi pre-esposizione), che in Italia, a differenza di altri paesi come Olanda e Inghilterra, è ancora a pagamento. “Ed è un peccato – afferma Mattioli – perché laddove la PrEP è veramente e seriamente attiva – cito Bologna – si vede un calo importante delle diagnosi tardive”. Dal punto di vista culturale, la diagnosi di infezione da HIV è ancora associata alla logica del “te lo vai a cercare” afferma Mattioli.
Carlo Contini, docente di Malattie infettive e tropicali e direttore della Unità operativa complessa di malattie infettive dell’Università di Ferrara dichiara ad Agenda17 che “Anche nei Paesi più moderni resta il fatto che se hai contratto l’HIV è perché hai fatto qualcosa di sbagliato”. Questo atteggiamento, a volte dimostrato anche da parte dei sanitari, può risultare un serio deterrente per l’adesione ai test per l’HIV e alle terapie. “La gente ha paura di fare il test – afferma l’infettivologo – perché teme di scoprire, e qui entriamo nello stigma, una verità atroce. Pensa ‘sono sieropositivo, la mia vita è finita’. Invece lui – o lei- non sa che la sua vita purtroppo è in forte pericolo se non lo fa!”.

Un ulteriore ostacolo alla prevenzione è il fatto che l’AIDS è una malattia che oggi viene percepita come lontana – riguarda solo alcune fasce della popolazione o Paesi come l’Africa- se non addirittura come un problema risolto o facilmente risolvibile con qualche pillola. Ma non per tutti è così, soprattutto in caso di diagnosi tardive.
Diagnosi tardive in aumento: campanello d’allarme per la prevenzione
La diagnosi tardiva di infezione da HIV è un indicatore chiave per valutare l’efficacia dei programmi di prevenzione. Il parametro utilizzato per misurare il ritardo nella diagnosi sono i late presenters, cioè coloro con una nuova diagnosi di HIV con una bassa conta di linfociti CD4 ( <350 cell/μLo) e concomitante diagnosi di AIDS. Tuttavia, questa definizione approvata da Ecdc e Oms, potrebbe avere alcuni limiti poiché si è osservato che nelle fasi molto precoci di infezione è possibile rilevare, per un tempo limitato, una conta di CD4 inferiore a 350 cell/μL che poi risale nelle settimane successive. Al momento si sta valutando una nuova definizione di late presenters, utilizzando diversi marcatori, ed è stata valutata la sovrastima di diagnosi tardive con l’utilizzo di appositi algoritmi.
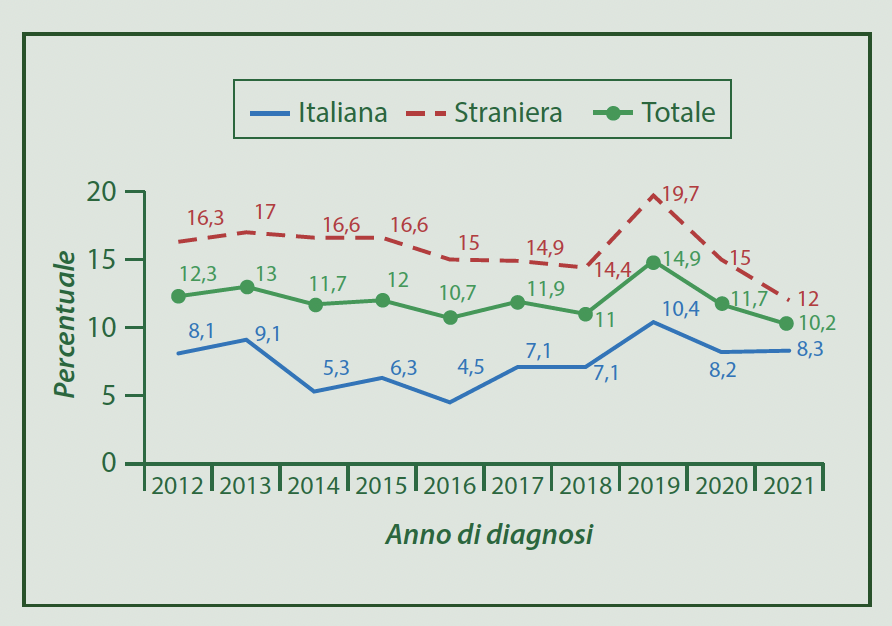
Anche tenendo conto delle sovrastime, negli ultimi dieci anni è in chiaro aumento la quota di persone a cui viene diagnosticata tardivamente l’infezione da HIV- un campanello d’allarme per l’efficacia dei programmi di prevenzione.
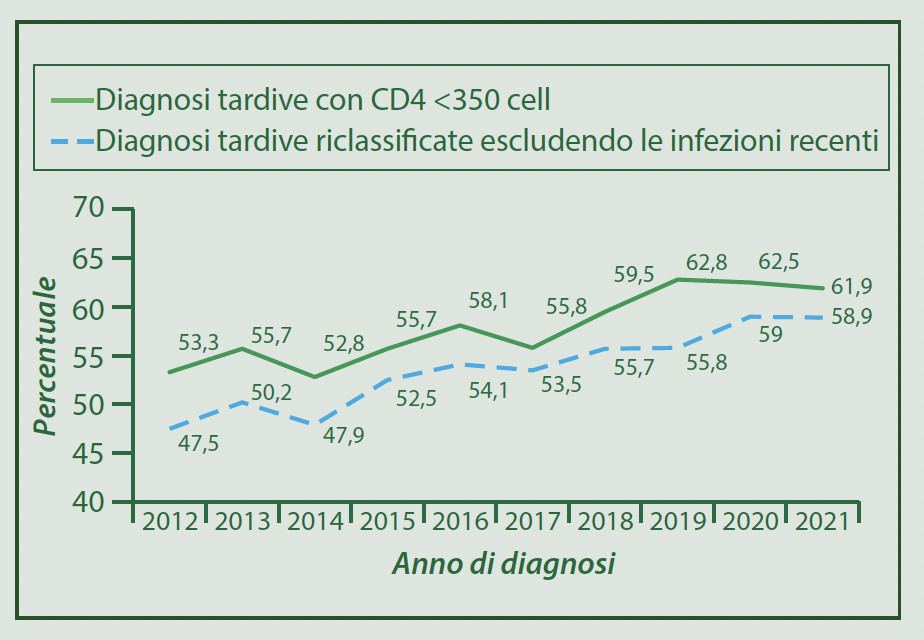
Nel 2021, il 76,4% delle persone diagnosticate con AIDS non aveva ricevuto una terapia antiretrovirale prima della diagnosi di AIDS, probabilmente perché non era a conoscenza dell’infezione da HIV. Infatti, la proporzione di persone con nuova diagnosi di AIDS che ignorava la propria sieropositività e ha scoperto di essere HIV positiva nel semestre precedente la diagnosi di AIDS è aumentata nel 2021 (83,0%) rispetto al 2020 (80,8%).
“Sulla base di questi dati ipotizziamo di avere un sommerso consistente: si stima intorno ai 40mila le persone con HIV che non sanno di averlo” una stima che secondo Mattioli è al ribasso, viste le percentuali a rialzo delle late e advanced presentation – coloro che si presentano con uno stadio della malattia avanzata.
Come per molte malattie, anche per l’AIDS la diagnosi precoce è fondamentale per migliorare la prognosi e la facilità di gestione della malattia, come dimostrato dallo studio START (Strategic Timing of AntiRetroviral Treatment) a cui anche l’Italia ha aderito. I risultati dello studio indicano che la diagnosi precoce ha il doppio beneficio sia per la salute della persona che ha contratto l’HIV, sia per la diminuzione della carica virale che riduce il rischio di trasmissione.
Di AIDS si continua a morire, aggiunge Contini, “perché le persone arrivano tardi alla diagnosi”. “l’HIV è un virus che fa un danno enorme agli organi degli apparati – prosegue l’infettivologo – è un virus che ti logora e ti esaurisce, non solo la risposta immunitaria, ma anche gli organi diventano meno efficienti. Quindi, quando vai a somministrare farmaci di questa portata, è chiaro che non hanno la stessa efficacia di quando vengono somministrati in tempo”.
HIV e infezioni sessualmente trasmesse aumentano i rischi
Le infezioni sessualmente trasmesse (Ist) quale l’herpes genitale, la sifilide, l’ulcera molle e l’HPV sono strettamente associate all’infezione da HIV attraverso una sinergia epidemiologica che ne rafforza la diffusione reciproca. Le persone con Ist costituiscono una popolazione ad alto rischio di acquisire o trasmettere l’HIV attraverso le lesioni di continuo presenti a livello genitale, tanto da indurre l’Oms a raccomandare l’offerta del test HIV a tutte le persone con una Ist.
Anche in questo caso la strategia migliore da adottare è la prevenzione attraverso l’informazione, l’educazione a comportamenti sessuali responsabili e sugli strumenti necessari a ridurre il rischio di contagio quali l’uso del preservativo e alcune vaccinazioni oggi disponibili (contro il Papilloma virus, l’Epatite B). Lo strumento più efficace nel prevenire la trasmissione delle malattie a trasmissione sessuale, compresa l’infezione da HIV, rimane comunque il preservativo, tra cui anche i preservativi femminili (femidom).
La campagna di comunicazione della Regione Emilia Romagna
La scorsa estate la Regione Emilia Romagna ha lanciato una campagna di sensibilizzazione per l’uso corretto del preservativo nella prevenzione di HIV/AIDS e Ist (Infezioni sessualmente trasmesse).
Dopo aver posto il focus sull’importanza di effettuare il test HIV a seguito di rapporti a rischio per la precocità della diagnosi dell’infezione e il contrasto al fenomeno dei late-presenter ( Mi amo. Vi amo. Faccio il test ), con la campagna “L’amore si fa in tre. Io, Lui e Te” Le autorità sanitarie della Regione intendono ora insistere sulle possibilità di prevenzione, ricordando l’importanza di un mezzo comune e accessibile come il preservativo.
In Emilia-Romagna è possibile accedere alla distribuzione gratuita di preservativi, dopo aver effettuato una consulenza contraccettiva presso Consultori familiari, Spazi giovani e Spazi giovani adulti. La gratuità vale per le persone di età inferiore ai 26 anni, residenti e assistite in Regione. (2.Continua)


