“Il nostro messaggio è semplice: la vaccinazione salva vite. Diminuisce le probabilità di infezione e riduce il rischio di gravi conseguenze da Covid-19 e influenza. Non c’è tempo da perdere. Incoraggiamo tutti gli aventi diritto, in particolare i più vulnerabili, a farsi avanti il prima possibile sia per la vaccinazione Covid-19 che per quella antinfluenzale”.
Così si conclude la dichiarazione congiunta rilasciata a metà ottobre dal commissario alla Salute Stella Kyriakides, dal direttore regionale dell’Organizzazione mondiale per la salute (Oms) per l’Europa Hans Henri P. Kluge e dal direttore dell’European Centre for Disease Prevention and Control (ECDC) Andrea Ammon.
Quarta dose per un terzo degli italiani, e vaccinazione base per nove su dieci
La campagna vaccinale contro l’agente di Covid-19 in Italia al 4 novembre 2022 segnala numeri di tutto rispetto: il 92% degli over dodici ha completato il ciclo vaccinale, il 91,57% è parzialmente protetto da almeno una somministrazione e l’1,45% è guarita da almeno sei mesi senza una somministrazione, almeno per quanto riguarda i casi segnalati.
Per quanto riguarda la terza dose o booster, nove su dieci candidati alla dose addizionale (89,38%) sono considerati immunizzati o perché ha ricevuto la somministrazione (84,44%) o per essere guarita post-seconda dose da massimo quattro mesi (4,95%). Un terzo della popolazione (32%) è considerata immunizzata anche per la seconda dose booster o perché ha fatto la quarta dose di vaccino (22,86%), o perché guarita dopo il primo booster da meno di sei mesi (9,28%).
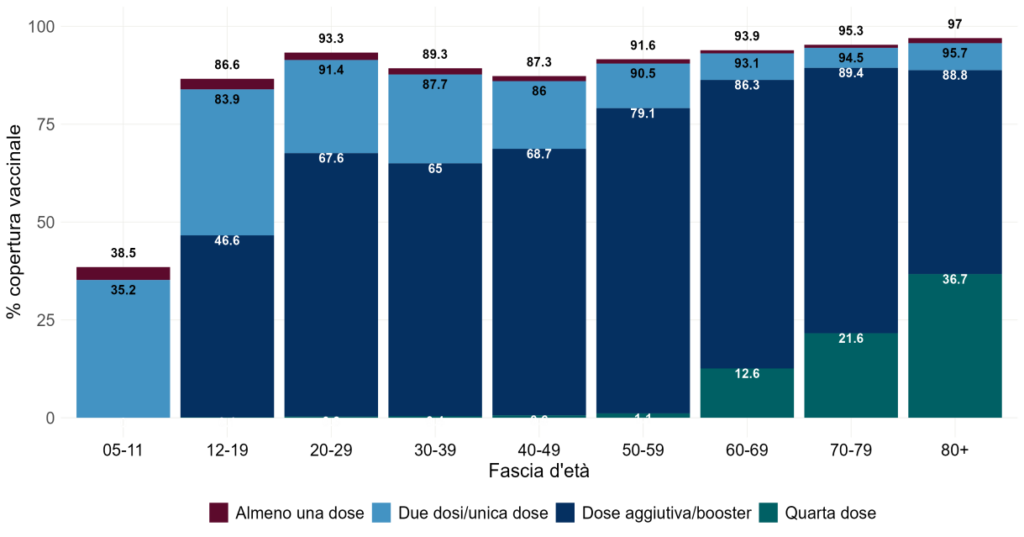
Il ciclo vaccinale protegge molto dalla malattia severa, meno dell’infezione
Secondo il report dell’Istituto superiore di sanità (Iss) sulla sorveglianza e l’efficacia vaccinale (aggiornato al 26 ottobre 2022) nel periodo di prevalenza della variante Omicron, a partire dal 3 gennaio 2022, l’efficacia del vaccino misurata in riduzione percentuale del rischio nei vaccinati rispetto ai non vaccinati nel:
• prevenire la diagnosi di infezione da SARS-CoV-2 è del 29% entro 90 giorni dal completamento del ciclo vaccinale, del 20% tra i 91 e 120 giorni, e del 44% oltre 120 giorni dal completamento del ciclo vaccinale o pari al 42% nei soggetti vaccinati con dose aggiuntiva/booster
• prevenire casi di malattia severa è pari al 61% nei vaccinati con ciclo completo da meno di 90 giorni, 63% nei vaccinati con ciclo completo da 91 e 120 giorni, 69% nei vaccinati che hanno completato il ciclo vaccinale da oltre 120 giorni o pari all’82% nei soggetti vaccinati con dose aggiuntiva/booster.
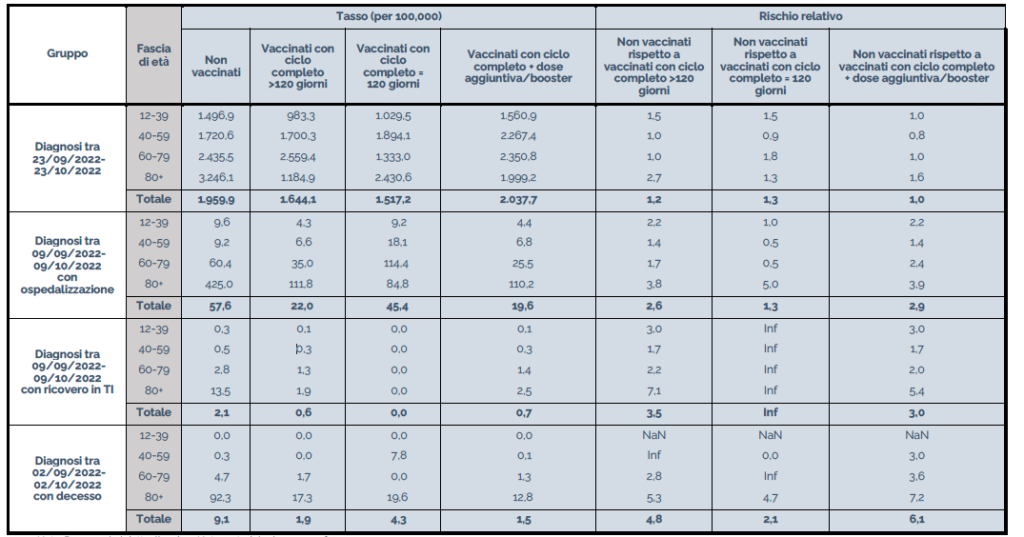
Nel periodo 09/09/2022 – 09/10/2022 il tasso di ospedalizzazione per i non vaccinati risulta 1,3 volte più alto rispetto ai vaccinati con ciclo completo e tre volte più alto rispetto ai vaccinati con dose aggiuntiva/booster. Il tasso di ricoveri in terapia intensiva per i non vaccinati è tre volte più alto rispetto ai vaccinati con dose aggiuntiva/booster. Il tasso di mortalità per i non vaccinati, risulta due volte più alto rispetto ai vaccinati con ciclo completo e sei volte più alto rispetto ai vaccinati con dose aggiuntiva/booster.
Vaccini anti SARS-CoV-2 e virus influenzale: nemici o amici?
Durante le ultime due stagioni influenzali, autunno-inverno 2020/2021 e 2021/2022, è stata osservata a livello globale una drastica riduzione dei casi di influenza.
Diversi fattori possono aver contribuito a modificare l’andamento epidemiologico: gli interventi non farmacologici (distanziamento interpersonale, uso delle mascherine), il ridotto movimento della popolazione (sia locale che a lunga distanza) e una possibile “interferenza virale” tra SARS-CoV-2 e virus influenzale nello stesso ospite.
La circolazione di più patogeni durante la stessa stagione può portare infatti a interazioni collaborative, vantaggiose per i patogeni stessi, o competitive. In quest’ultimo caso due patogeni diversi possono competere per lo stesso tipo di cellule e/o altri fattori dell’organismo oppure l’infezione da parte di un patogeno può stimolare una risposta immunitaria aspecifica ad ampio raggio nell’ospite, proteggendolo da altre infezioni.
Considerato che sia SARS-CoV-2 che i virus influenzali sono virus respiratori, potrebbero competere come suggerito da alcuni studi riportati nella circolare del Ministero della Salute, sulla “Prevenzione e controllo dell’influenza: raccomandazioni per la stagione 2022-2023”.
Attesi in Italia dai sei ai sette milioni di casi di influenza
Dopo una pausa di due anni, si stima che in Italia quest’inverno sei o sette milioni di persone verranno colpite dall’influenza che già in epoca pre-pandemica, secondo l’Istituto superiore di sanità, causava circa otto mila decessi l’anno, dei quali il 90% riguardanti gli ultrasessantacinquenni.
Le previsioni di crescita sono supportate dai dati provenienti dall’Emisfero australe, che ha visto una stagione influenzale precoce e molto attiva, la peggiore degli ultimi cinque anni, con l’arrivo del virus AH3N2.
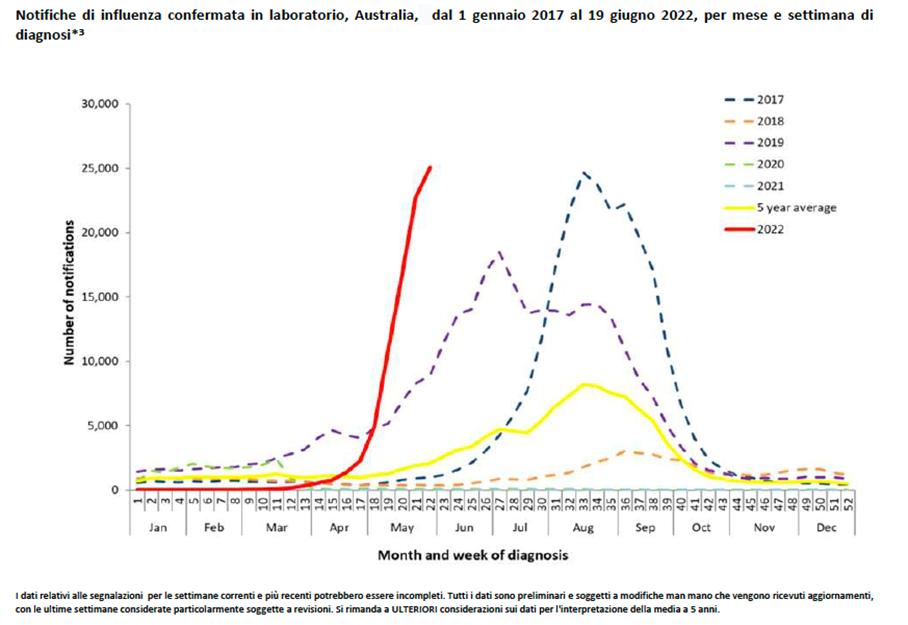
Lo evidenzia il documento congiunto di tre società scientifiche: la Società italiana di medicina generale e delle cure primarie (Simg), la Società italiana delle malattie infettive e tropicali, e Società italiana di igiene (Siti) che mette in guardia circa la possibile crescita dei casi di influenza nella stagione invernale 2022-2023 e sollecita a sviluppare attività di preparedness per assicurare una risposta adeguata.
Il documento sottolinea la necessità di sviluppare una campagna di comunicazione indirizzata alla popolazione generale in modo da portare la copertura minima della vaccinazione antinfluenzale al 75% della popolazione, indicato dall’Organizzazione mondiale della sanità (Oms) come obiettivo minimo perseguibile, un obiettivo che per essere raggiunto deve essere condiviso fra tutte le strutture e gli operatori coinvolti nella campagna di vaccinazione: Ministero della Salute, Regioni, ASL, Medici di medicina generale e ediatri di libera scelta.
Particolare attenzione va riservata alle categorie più a rischio, per le quali l’Oms indica come obiettivo di copertura vaccinale ottimale il 95%. Si tratta di ultrasessantacinquenni e persone di tutte le età con patologie che aumentano il rischio di complicanze in corso di influenza, per i quali va migliorato il sistema di chiamata attiva da parte del Servizio sanitario nazionale e vanno utilizzati i vaccini più appropriati per ciascuna fascia di età/categoria di rischio.
I vaccini anti-influenzali per la stagione 2021-2022 registrati secondo la procedura centralizzata dell’Agenzia europea dei medicinali (European Medicines Agency, EMA) prevedono un vaccino tetravalente vivo attenuato FLUENZ TETRA( AstraZeneca AB) indicato per la profilassi dell’influenza in bambini e adolescenti di età compresa tra ventiquattro mesi e diciotto anni, un vaccino tetravalente antigene di superficie, inattivato, prodotto in colture cellulari FLUCELVAX TETRA (Seqirus Netherlands B.V.) per la profilassi dell’influenza negli adulti e nei bambini a partire dall’età di 2 anni, infine un vaccino tetravalente antigene di superficie, inattivato, adiuvato FLUAD TETRA (Seqirus Netherlands B.V.) potenziato per i soggetti con età superiore di sessantacinque anni o a elevato rischio perché portatori di malattie croniche” o altre patologie “che rendono l’organismo più fragile e più prono a sviluppare complicanze. (1.Continua)

